Различные типы генетических нарушений у детей требуют различных вариантов лечения.
Генетические нарушения у детей — это проблемы со здоровьем от легкой до тяжелой степени, которые возникают, когда ген (или гены) не проявляет себя должным образом. Это может быть результатом изменения в гене, переноса гена из одной хромосомы в другую, отсутствующей или дополнительной хромосомы, недостаточной или дополнительной половой хромосомы или когда отсутствует часть хромосомы (1).
Как правило, ребенок может унаследовать генетическое заболевание от родителей или развить его при рождении с одним или несколькими измененными генами (врожденная генетическая мутация). Данные показывают, что примерно у шести из десяти человек состояние здоровья будет вызвано определенными генетическими проблемами (2).
Распространенные Генетические Нарушения У Детей
Синдром Дауна
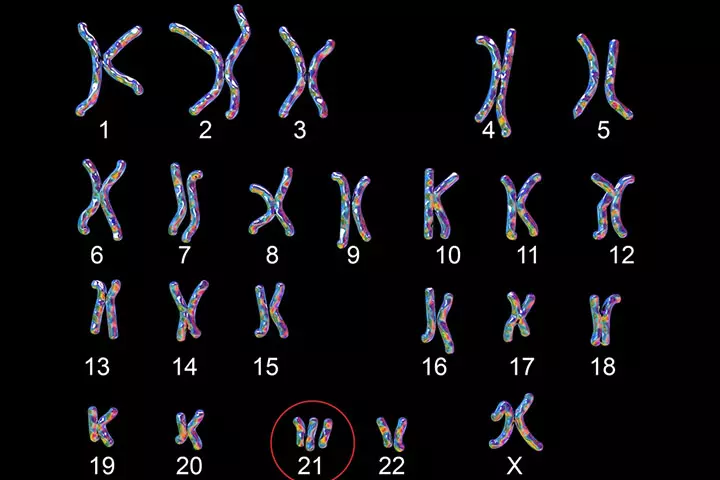
Синдром Дауна также называют трисомией 21, потому что у детей с этим синдромом имеется дополнительная копия 21-й хромосомы. Это влияет на развитие ребенка и вызывает умственные и физические проблемы. Синдром Дауна — наиболее распространенное хромосомное заболевание в США: оно встречается примерно у одного из каждых 700 детей (3).
Причины и факторы риска синдрома Дауна
Дополнительная 21 хромосома вызывает синдром Дауна у детей; однако исследователи не уверены, что вызывает дополнительную хромосому. Считается, что возраст матери может увеличить риск развития синдрома Дауна. Женщины старше 35 лет подвергаются большему риску рождения ребенка с синдромом Дауна. Однако у некоторых женщин моложе 35 лет также рождаются дети с синдромом Дауна (3).
Признаки синдрома Дауна
Изображение: Shutterstock
Вот некоторые общие физические особенности синдрома Дауна (4) (3):
- Приплюснутое лицо и нос
- Короткая шея с лишней кожей сзади
- Плохой мышечный тонус
- Расшатанные суставы
- Миндалевидные, раскосые глаза
- Маленькая голова, уши и рот
- На радужной оболочке глаз появляются белые пятна
- Низкий рост
- Маленькие ручки и ножки
- Короткие пальцы
- Бороздка между первым и вторым пальцами ноги
- Медленный физический рост
- Задержка в достижении контрольных показателей
- Проблемы с сердцем
Общими когнитивными и поведенческими проблемами, с которыми сталкиваются дети с синдромом Дауна, являются (4):
- Недостаточная концентрация внимания
- Трудности в обучении
- Задержка речевого развития
- Импульсивное поведение
- Неспособность судить
Диагностика синдрома Дауна
Диагностика синдрома Дауна включает пренатальный скрининг и пренатальное диагностическое тестирование (3) (5).
- Пренатальные скрининговые тесты: Эти тесты указывают на вероятность наличия у плода синдрома Дауна; однако эти тесты не подтверждают наличие заболевания.
-
- Анализ крови и УЗИ (в первом триместре)
-
- Анализ крови (во втором триместре)
-
- Как анализ крови, так и УЗИ (в первом и втором триместрах)
- Пренатальные диагностические тесты: Если скрининговые тесты дают положительные результаты, они подтверждаются с помощью следующих диагностических тестов.
-
- Забор ворсинок хориона (исследуются клетки плаценты)
-
- Амниоцентез (исследует околоплодные воды)
-
- Чрескожное взятие пуповинной крови (исследуется кровь из пуповины)
Многие из этих тестов связаны с повышенным риском выкидыша.
Лечение синдрома Дауна
Программы раннего вмешательства (программы и методы лечения, предоставляемые детям с раннего возраста) могут помочь детям с синдромом Дауна более эффективно справляться со своим состоянием и полностью раскрыть свой потенциал. Вот некоторые методы лечения, которые помогают детям с синдромом Дауна: (6):
- Физиотерапия (мероприятия по развитию двигательных навыков и мышечной силы)
- Логопедическая терапия (мероприятия по улучшению коммуникативных навыков)
- Трудотерапия (навыки эффективного выполнения повседневных задач)
 Будьте бдительны
Будьте бдительныСиндром Хрупкой Икс
Синдром хрупкой Икс — это генетическое заболевание, которое поражает мужчин в большей степени, чем женщин. Согласно исследованию, это заболевание диагностируется у одного из 7000 мужчин и одной из 11000 женщин.
Причина синдрома хрупкой Х
Синдром хрупкой Х-хромосомы возникает, когда происходит мутация (изменение структуры гена) в гене (гене FMR1), расположенном на Х-хромосоме. Этот ген вырабатывает белок под названием FMRP, который необходим для развития мозга. Однако из-за мутации этот белок не образуется у ребенка с этим заболеванием (7).
Симптомы синдрома хрупкой Икс
Дети с этим расстройством испытывают задержки в развитии, неспособность к обучению, а также социальные и поведенческие проблемы.
Вот некоторые симптомы синдрома хрупкой Икс у детей (7):
- Неспособность сидеть, ходить или говорить в нужном возрасте
- Трудности в освоении новых навыков
- Неспособность установить зрительный контакт
- Гиперактивность
- Неспособность уделять внимание
- Говорить или действовать, не думая
- У детей мужского пола наблюдаются интеллектуальные нарушения, в то время как у девочек интеллект нормальный или чуть меньший.
Риск расстройств аутистического спектра возрастает у детей с синдромом хрупкой Икс.
Диагностика синдрома хрупкой Икс
Синдром хрупкой Икс диагностируется с помощью анализа крови. Тест также выявляет изменения в генах FMR1, которые вызывают это состояние (7).
Лечение синдрома хрупкой Икс
- От синдрома хрупкой Икс нет лекарства; однако терапия помогает детям овладеть базовыми навыками, такими как разговор, ходьба или общение с другими людьми.
- Для контроля поведенческих проблем рекомендуются лекарства.
- Медицинские работники, родители, учителя, терапевты, тренеры и работники по уходу за детьми должны объединиться и разработать эффективный план помощи ребенку (7).
Муковисцидоз
Муковисцидоз — это генетическое заболевание, поражающее дыхательную, репродуктивную, эндокринную и пищеварительную системы детей. Около 30 000 человек в США и 70 000 человек по всему миру страдают этим заболеванием (8).
Причины муковисцидоза
Муковисцидоз вызывается мутацией в гене, ответственном за выработку белка трансмембранного регулятора муковисцидоза (CFTR)i. Если дети наследуют две копии дефектного гена (по одной от каждого родителя), у них проявляются симптомы муковисцидоза; в противном случае они остаются носителями муковисцидоза.
Дефектный ген отвечает за образование густой и липкой слизи, которая препятствует нормальному функционированию организма.
Слизь
- закупоривает легкие, вызывая инфекции.
- Блокирует работу поджелудочной железы, препятствуя ее нормальному функционированию и выработке инсулинаi.
- влияет на нормальную функцию кишечника, вызывая запор или жидкий стул.
- засоряет мужскую репродуктивную систему, делая мужчин стерильными (8).
Симптомы муковисцидоза
У некоторых детей симптомы муковисцидоза проявляются сразу после рождения, но у других они могут проявиться позже.
Вот некоторые общие симптомы (8) (9):
- Легочные инфекции, кашель и свистящее дыхание
- Одышка
- Частое опорожнение кишечника
- Объемный, жирный и дурно пахнущий стул
- Соленый пот
- Недостаточный рост
- Меньшая прибавка в весе
- У некоторых детей могут быть полипы носа (разрастание ткани внутри носа), проблемы с носовыми пазухами и усталость.
Диагностика муковисцидоза
Муковисцидоз диагностируется при скрининге новорожденных у большинства детей. Если результаты теста положительные, эти дети проходят тест на потоотделение или генетическое тестирование.
У большинства детей муковисцидоз диагностируется в возрасте до двух лет; однако у других детей с более легкими симптомами диагноз ставится только по достижении подросткового возраста (8) (9).
Лечение муковисцидоза
Изображение: Shutterstock
Муковисцидоз — это пожизненное заболевание, но медицинские работники рекомендуют эффективные стратегии ведения заболевания. Это (8) (9):
- Физические упражнения, дыхательные упражнения, небулайзеры и физиотерапия грудной клетки помогают разрыхлить и очистить легкие от слизи.
- Регулярное мытье рук, пребывание вдали от больных людей и профилактический прием антибиотиков помогают предотвратить легочные инфекции.
- Дополнительные ферменты поджелудочной железы помогают правильно переваривать пищу. Детям, находящимся на грудном вскармливании, тоже нужны ферменты.
- Рекомендуется придерживаться питательной, высококалорийной и высокобелковой диеты.
- Поливитамины и большое количество соли с пищей также могут помочь, поскольку пациенты подвержены риску перерасхода соли
 Что нужно знать
Что нужно знатьТалассемия
Талассемия — это генетическое заболевание крови, унаследованное от родителей, из-за которого организм вырабатывает меньше гемоглобина. Это влияет на способность организма переносить кислород. Это заболевание наиболее распространено в Италии, Греции, на Ближнем Востоке, в Азии и Африке (10).
Причины талассемии
Гемоглобин состоит из двух белков: альфа-глобина и бета-глобина. Талассемия возникает при мутации в гене или генах, которые продуцируют эти белки.
Двумя основными типами талассемии являются (11):
- Альфа-талассемия (ген или гены, продуцирующие альфа-глобин, мутированы)
- Бета-талассемия (ген или гены, продуцирующие бета-глобин, мутированы)
Симптомы талассемии
Поскольку талассемия влияет на выработку гемоглобина, многие симптомы возникают из-за нехватки кислорода в организме при анемии.
Вот некоторые симптомы легкой и умеренной степени (10):
- Замедленный рост и развитие
- Усталость
- Задержка достижения половой зрелости
- Хрупкие кости
- Увеличенная селезенка
Тяжелыми симптомами талассемии являются (10):
- Бледный внешний вид
- Темная моча
- Потеря аппетита
- Желтый оттенок глаз или кожи (желтуха)
- Проблемы с лицевыми костями
- Увеличенное сердце, печень и селезенка
Анонимная мама делится своим опытом, когда ее дочери поставили диагноз талассемия: “Авиша (дочь) росла хорошо, все шло хорошо, пока она не начала болеть, и нам пришлось срочно везти ее в больницу в один день, домой в другой. У Авиши в середине лета развились легкая лихорадка и простуда, что было необычно. Однажды врач посоветовал Арьяну (мужу) и мне посетить врача в Гуджарате. Врач (Рудольф Симеоне) сказал, что у Авиши талассемия. Что?? Сначала я подумала. Я просто не могла поверить в то, что услышала. Я была напугана. С ежедневными трудностями, с которыми сталкивалась Авиша, я наконец согласилась ее осмотреть. К тому времени, когда мы были в больнице, она все еще была больна. Обследования были проведены, и новость подтвердилась. У нее действительно была талассемия (ⅰ).’
Диагностика талассемии
Талассемию можно диагностировать до или после рождения.
- Поскольку заболевание передается по наследству от родителей, семейное генетическое обследование (анализ крови членов семьи и информация о семейном анамнезе) может помочь диагностировать его.
- После рождения определенные тесты на гемоглобин и общий анализ крови помогают диагностировать заболевание. В крови пострадавших детей эритроцитов меньше. Большинство состояний талассемии средней и тяжелой степени диагностируются в возрасте до двух лет (10).
Лечение талассемии
Детям с легкой талассемией не требуется никакого лечения. Однако детям с умеренными или тяжелыми состояниями требуется различное лечение в зависимости от тяжести.
- Переливание крови
- Хелатотерапия железом (удаление лишнего железа из организма)
- Добавки с фолиевой кислотой
В редких случаях трансплантация стволовых клеток или костного мозга также может помочь в лечении заболевания.
Кроме того, здоровый образ жизни и регулярное наблюдение помогают эффективно управлять состоянием (10).
Болезнь Хантингтона
Болезнь Хантингтона у детей (ювенильная болезнь Хантингтона) — это генетическое заболевание, которое вызывает разрушение клеток головного мозга в определенных местах. Это приводит к эмоциональным проблемам, умственным отклонениям и неконтролируемым движениям рук, ног и лица.
Дети обычно наследуют генную мутацию от своего отца, а иногда и от матери. Заболевание прогрессирует, и дети с ювенильной болезнью Хантингтона не выживают более 10-15 лет после появления симптомов (12).
Причины болезни Хантингтона
Ювенильная болезнь Хантингтона является аутосомно-доминантным заболеванием, поскольку для возникновения этого заболевания достаточно одной копии дефектного гена.
Заболевание вызвано мутацией в гене HTT, который отвечает за выработку белка хантингтина (белка, необходимого для нервных клеток головного мозга). Неправильное функционирование этого белка вызывает гибель нервных клеток в определенных областях мозга (12).
Симптомы болезни Хантингтона
Изображение: Shutterstock
Как только симптомы заболевания проявляются, они обычно усугубляются. Вот некоторые из этих симптомов (12):
- Хорея (неконтролируемые движения)
- Изменение эмоций
- Потеря мышления и логических способностей, приводящая к снижению успеваемости в школе
- Изменение личности
- Тремор и мышечные подергивания
- Ригидность мышц ног
- Замедленная (или невнятная) речь
- Проблемы с координацией
- Затрудненное глотание
- Чувство гнева, печали и страха
- Судороги (неконтролируемые электрические нарушения в клетках головного мозга)
Диагностика болезни Хантингтона
Заболевание диагностируется детскими неврологами. Сначала они проводят медицинский осмотр, чтобы проверить симптомы. Затем они оценивают семейный анамнез, чтобы выяснить, есть ли у кого-либо еще это заболевание. Вот некоторые тесты, которые помогают диагностировать заболевание: (13):
- Анализы крови
- Генетическое тестирование
- Визуализирующие тесты (магнитно-резонансная томография и компьютерная томография)
Лечение болезни Хантингтона
В настоящее время лечения этого заболевания не существует. Доступные варианты лечения направлены на облегчение симптомов и улучшение качества жизни. Поскольку заболевание поражает детей несколькими способами, применяется мультидисциплинарный подход к лечению. Вот некоторые из них (13):
- Физиотерапия и консультирование
- Генетическое консультирование
- Трудотерапия
- Такие препараты, как тетрабеназин и галоперидол, контролируют хорею.
- Антидепрессанты, такие как флуоксетин, лечат депрессию.
- Антипсихотические препараты, такие как оланзапин, помогают уменьшить возбуждение и галлюцинации.
Препараты, стабилизирующие настроение, такие как литий, могут уменьшить тревогу и перепады настроения.
Болезнь Тея-Сакса
Болезнь Тея-Сакса — это генетическое заболевание, поражающее головной и спинной мозг ребенка. Заболевание возникает, когда ген болезни Тея-Сакса наследуется от обоих родителей. Это означает, что оба родителя должны быть носителями болезни Тея-Сакса, чтобы она проявилась у их детей. Дети с этим заболеванием обычно умирают к четырем годам от осложнений пневмонии (14).
Причины болезни Тея-Сакса
У детей с болезнью Тея-Сакса отсутствует фермент гексозаминидаза А, белок, вызывающий химические реакции в клетках. В результате из-за недостатка этого фермента начинают накапливаться жировые вещества, что приводит к симптомам Тея-Сакса, таким как мышечная слабость (14).
Симптомы болезни Тея-Сакса
Симптомы становятся заметными, когда детям исполняется около трех месяцев. С возрастом эти симптомы прогрессируют, и дети начинают терять способность достигать своих этапов развития. Симптомы болезни Тея-Сакса на разных стадиях таковы (14):
Примерно в возрасте от трех до шести месяцев
- Увеличение числа случаев удивления
- Низкий мышечный тонус и мышечная слабость
- Миоклонические подергивания при засыпании (внезапные непроизвольные мышечные подергивания)
Примерно в возрасте от шести до десяти месяцев
- Уменьшение движения глаз и зрительного контакта
- Невнимательность
- Потеря способности сидеть
- Не достигается определенных этапов развития
- Красное пятно в глазу
Примерно в восемь-десять месяцев
- Снижение двигательной активности и реакции
- Потеря зрения
- Начало судорог
Диагностика болезни Тея-Сакса
- Медицинские работники диагностируют заболевание с помощью анализа крови. Если уровень гексозаминидазы А полностью равен нулю, это указывает на болезнь Тея-Сакса.
- Осмотр глаз для выявления красного пятна в глазу (14).
Лечение болезни Тея-Сакса
Лечения этого заболевания не существует. Детям могут назначаться лекарства, помогающие уменьшить судороги. Пострадавшим детям также следует обеспечивать надлежащее питание и гидратацию (14).
 Что следует учитывать
Что следует учитыватьЗаячья Губа И Небо
Заячья губа и небо — это аномальное отверстие, или расщелина, в верхней губе или небе ребенка при рождении. Эта расщелина может быть маленькой или большой и возникает, когда небо у ребенка не сформировано должным образом на ранних сроках беременности.
У некоторых это может быть незаметно, поскольку находится внутри рта, а у других отверстие может вести в полость носа и не быть заметным снаружи (15).
Причины расщелины губы и неба
Кожа и кости верхней челюсти, носа и рта ребенка срастаются, образуя губу и небо, в течение шести-десяти недель беременности. Если формирование происходит неправильно, это может привести к расщелине губы или неба.
Исследователи не уверены, что влияет на формирование заячьей губы и неба у некоторых детей. Это может быть связано с некоторыми генетическими факторами и факторами окружающей среды. Факторами окружающей среды, повышающими риск этого врожденного нарушения, являются (15) (16):
- Прием определенных лекарств во время беременности
- Дефицит витамина В и фолиевой кислоты во время беременности
- Воздействие определенных химических веществ во время беременности
- Курение, употребление алкоголя и запрещенных наркотиков во время беременности
- Семейный анамнез (родители с заячьей губой или небом)
Симптомы расщелины губы и неба
Симптомы расщелины губы и неба у детей (15) (16):
- Губа закрыта не полностью.
- Небо закрыто не полностью.
- И губа, и небо закрыты не полностью.
У детей с расщелиной губы и неба могут возникнуть такие осложнения, как:
- Трудности при кормлении
- Проблемы с речью
- Ушные инфекции и потеря слуха
- Проблемы с зубами
Диагностика расщелины губы и неба
Изображение: Shutterstock
Расщелину губы или неба можно диагностировать с помощью обычного ультразвукового исследования во время беременности или первого медицинского осмотра ребенка после рождения (15) (16).
Лечение расщелины губы и неба
Расщелину губы и неба можно исправить с помощью операции, называемой хейлопластикой (15) (16).
- Расщелину губы можно исправить, когда ребенку около трех-шести месяцев.
- Расщелина неба может быть исправлена, когда ребенку около 10-14 месяцев.
Синдром Тернера
Синдром Тернера — это врожденное генетическое заболевание, которым страдают только женщины. Это случается примерно у одной из 2500 женщин во всем мире. Пострадавшие люди невысокого роста и имеют проблемы с месячными и развитием груди (17).
Причины синдрома Тернера
Синдром Тернера — наследственное заболевание, при котором один из родителей передает дефектный ген (мутировавший ген) потомству. У ребенка женского пола, страдающего этим хромосомным нарушением, одна из двух Х-хромосом неполная или отсутствует (17).
Симптомы синдрома Тернера
Большинство женщин с этим заболеванием невысокого роста, со средним ростом около четырех футов восьми дюймов. Другими симптомами являются (17):
- Неправильное развитие груди
- Отсутствие менструации
- Маленький яичник с функциональными нарушениями
- Отсутствие полового созревания
- Отсутствие половых гормонов
- Широкая грудная клетка
- Проблемы с зубами
- Проблемы со зрением
- Сколиоз (искривление позвоночника в сторону)
- Несколько родинок на коже
- Узкие ногти на пальцах рук и ног
- Маленькая нижняя челюсть
- Опухшие руки и ноги
- Короткая и широкая шея с дополнительными кожными складками
- Задержки в развитии (неуклюжесть, проблемы с памятью, вниманием, планированием и управлением)
Диагностика синдрома Тернера
- Родители могут определить заболевание, посмотрев на физические симптомы своих детей, такие как опухшие руки и ноги, перепонки на шее и недостаточный рост.
- Генетический тест, называемый анализом кариотипа, используется для подтверждения наличия заболевания. Для исследования Х-хромосом используется образец крови больного ребенка.
- Полное обследование сердца, поскольку у людей с этим синдромом есть проблемы с сердцем (17).
Синдром Тернера может быть диагностирован до рождения ребенка с помощью следующих тестов (17):
- Скрининг материнской сыворотки (кровь матери выявляет хромосомные нарушения)
- Амниоцентез и забор ворсинок хориона (проверяется амниотическая жидкость и ткань плаценты соответственно)
- УЗИ
Лечение синдрома Тернера
Лечение заболевания зависит от проблем, с которыми сталкиваются дети. Вот некоторые распространенные варианты лечения (17):
- Инъекции гормона роста человека для увеличения роста детей.
- Терапия эстрогенами (женскими гормонами) помогает в развитии молочных желез и начале менструации.
- Циклические прогестины, вводимые в возрасте 10 или 12 лет, стимулируют половое созревание.
Мышечная Дистрофия
Мышечная дистрофия характеризуется легкой или тяжелой мышечной слабостью, которая может начаться у детей в разном возрасте. Двумя типами мышечных дистрофий являются мышечная дистрофия Дюшеннаi и мышечная дистрофия Беккераi (18). Мышечная дистрофия Дюшенна — наиболее распространенный тип мышечной дистрофии, который диагностируется в детском возрасте (19). Ассоциация мышечной дистрофии сообщает, что примерно у одного из 5000 живорождений мужского пола, или около 20 000 детей, ежегодно во всем мире диагностируется МДД.
Причины мышечной дистрофии
Мышечная дистрофия передается от родителей к детям. Генетические вариации не позволяют организму вырабатывать белки, необходимые для здоровья мышц (18).
Симптомы мышечной дистрофии
Вот некоторые симптомы этого состояния (18):
- Неуклюжесть
- Проблемы при подъеме по лестнице
- Боль в ногах
- Слабые мышцы рук, ног и лица
- Крупные икры
Поскольку симптомы этого состояния прогрессируют, они могут перерасти в искривление позвоночника, проблемы с сердцем и дыханием, а также проблемы с ходьбой.
Диагностика мышечной дистрофии
Мышечные дистрофии диагностируются (18):
- Понимание семейного анамнеза
- Проведение медицинских осмотров
- Анализ крови и генетическое тестирование
- Биопсия мышц
- Электромиография для проверки того, работают ли нервы и мышцы вместе
- Эхокардиограмма для проверки сердца
Лечение мышечной дистрофии
Изображение: Shutterstock
От мышечной дистрофии нет лекарства, но эффективные стратегии лечения могут помочь детям оставаться активными и независимыми. Варианты лечения выбираются в зависимости от типа и тяжести заболевания. Вот некоторые из этих вариантов (18):
- Физиотерапевтические процедуры
- Поддержка с помощью инвалидных колясок и ходунков
- Использование брекетов и шин
- Лекарства
- Дыхательная поддержка
- Хирургия сколиоза
- Консультации по питанию
Серповидноклеточная Анемия
Серповидноклеточная анемия — это заболевание крови, при котором эритроциты меняют свою форму с круглых дисков на полумесяц (серповидную форму). Эти серповидные эритроциты застревают в кровеносных сосудах и блокируют их, что приводит к затруднению кровотока, что вызывает боль и повреждение органов (20).
Причины серповидноклеточной анемии
Серповидноклеточная анемия наследуется от родителей (наследственность). Если ген гемоглобина, переданный от родителей детям, дефектен (мутировал), это приведет к образованию дефектных красных кровяных телец.
Типы наследования генов (20):
- Если каждый родитель передает по одному мутировавшему гену, у ребенка серповидноклеточная анемия.
- Если один из родителей передает мутировавший ген, в то время как другой родитель передает нормальный ген, ребенок является носителем, но не болен.
- Если один из родителей передает мутировавший ген серповидноклеточной анемии, в то время как другой родитель передает мутировавший ген какого-либо другого заболевания, у ребенка может развиться другое заболевание.
Симптомы серповидноклеточной анемии
Некоторые симптомы серповидноклеточной анемии у детей (20):
- Боль в любой части тела, которая может длиться от нескольких часов до нескольких дней
- Простуда, стресс или болезнь также могут вызывать боль
- Бледный внешний вид
- Усталость и головокружение
- Одышка
- Раздражительность и неспособность уделять внимание
- Учащенное сердцебиение
- Может развиться желтуха, если эритроциты разрушаются быстрее, чем образуются
Другими осложнениями заболевания являются (20):
- Инфекция и воспаление в легких, вызывающие боль в груди и кашель
- Тяжелая анемия
- Отеки пальцев рук и ног
- Риск бактериальных инфекций
- Увеличенная селезенка задерживает эритроциты
- Инсульт
Диагностика серповидноклеточной анемии
Серповидноклеточная анемия диагностируется вскоре после рождения с помощью регулярных скрининговых тестов для новорожденных. Этот тест дополнительно подтверждается другим анализом крови, называемым электрофорезом гемоглобина.
Это заболевание также можно диагностировать во время беременности с помощью анализа амниотической жидкости или плаценты (берется образец ткани плаценты) (20).
Лечение серповидноклеточной анемии
Вот некоторые варианты лечения, которые все еще находятся в стадии зарождения: (20):
- Трансплантация стволовых клеток (подходит только для некоторых пациентов)
- Генная терапия (исследования продолжаются)
Другими вариантами лечения, которые помогают детям справиться со своим состоянием, являются (20):
- Иммунизация и введение пенициллина помогают предотвратить инфекции.
- Добавки с фолиевой кислотой помогают в образовании новых красных кровяных телец.
- Ежедневный прием лекарства под названием гидроксимочевина помогает сделать клетки менее липкими, предотвращая закупорку кровеносных сосудов.
- Обезболивающие препараты
- Переливания крови при тяжелой анемии.
Синдром Клайнфельтера
Синдром Клайнфельтера — это генетическое заболевание, характеризующееся дополнительной Х-хромосомой у мужчин, в результате чего хромосомный рисунок XXY вместо обычного XY. Синдром Клайнфельтера является относительно распространенным заболеванием, поражающим примерно 1 из 600 человек мужского пола при рождении (AMAB) (21).
Причины синдрома Клайнфельтера
Это вызвано дополнительной Х-хромосомой у потомства. Пожилой возраст матери также может немного увеличить риск развития синдрома (22).
Симптомы синдрома Клайнфельтера
Признаки этого состояния могут варьироваться у разных людей (23):
- Выше среднего роста (на 2-3 дюйма выше, чем в среднем по семье)
- Маленькие яички вырабатывают пониженный тестостерон
- Задержка или неполное половое созревание
- Гинекомастия (увеличение груди)
- Снижение мышечной массы, плотности костей, растительности на лице и теле
- Усталость
- Бесплодие (но вспомогательные репродуктивные технологии могут помочь)
- Искривленные мизинцы (клинодактилия пятого пальца)
- Плоскостопие (pes planus)
- Реже — аномальное сращение определенных костей предплечья (лучезапястный синостоз)
- Низкий мышечный тонус (гипотония)
- Трудности с координацией движений
- Незначительные задержки в развитии навыков
- Нарушение социальных навыков
- Эмоциональная незрелость в детстве
Диагностика синдрома Клайнфельтера
Диагноз включает в себя медицинский осмотр, проверку уровня репродуктивных гормонов с помощью образцов крови и подтверждение с помощью проверки на наличие дополнительной Х-хромосомы (22).
Лечение синдрома Клайнфельтера
- Заместительная терапия тестостероном (TRT) и другие поддерживающие методы лечения включают логопедическую терапию, образовательную поддержку, трудотерапию, физиотерапию и психологическую поддержку.
- Изменения образа жизни и здоровое питание могут способствовать общему благополучию (22).
Вопросы И Ответы
1. Является ли аутизм генетическим заболеванием?
Ученые считают, что генетические факторы вносят вклад в 40-80% риска развития аутизма. Было обнаружено, что синдром хрупкой Икс и синдром Ретта вызывают расстройства аутистического спектра. Считается, что редкие генные мутации или хромосомные аномалии вызывают от 2% до 4% заболеваний. Примерами являются редкие мутации в таких генах, как ADNP, ARID1B, POGZ, ASH1L, CHD8, CHD2, DYRK1A, SYNGAP1 и SHANK3 (24) (25).
2. Является ли тревога генетическим заболеванием?
Считается, что наследственные факторы ответственны примерно за 30-67% тревожных расстройств. Ни один отдельный ген не несет ответственности, но ряд генетических взаимодействий может сделать человека уязвимым к развитию тревожных расстройств. Кроме того, окружающая среда (питание, сон, уровень стресса) может изменять экспрессию генов (26) (27).
3. Наследуется ли депрессия генетически?
Считается, что около 10% населения США в какой-то момент своей жизни сталкиваются с депрессией. Однако у кого-то с семейной историей тяжелой депрессии риск развития расстройства, вероятно, в два-три раза выше. Установлено, что депрессия не передается по наследству из-за какого-либо отдельного генетического дефекта, но человек может унаследовать от своих родителей уникальную комбинацию генов, которая может сделать его более восприимчивым к депрессии (28).
4. Передается ли СДВГ генетически?
Исследования показывают, что родители, братья и сестры человека с СДВГ имеют больше шансов заразиться этим заболеванием (29). Исследования также показали, что почти у трети отцов, у которых был или есть СДВГ, будут дети с таким же диагнозом из-за возможного генетического наследования (30).
5. Нужно ли ребенку генетическое тестирование?
Генетическое тестирование становится важным, если ребенок принадлежит к семье с генетическими заболеваниями у близких родственников (31). Оно предоставляет больше информации о долгосрочных потребностях ребенка в медицинском обслуживании и планировании семьи в будущем. Генетическое тестирование также следует проводить, если у ребенка проявляются симптомы состояния, связанного с генетическим нарушением, такие как интеллектуальные нарушения, задержки в развитии, врожденные анатомические отклонения и двигательные расстройства (32).
Инфографика: Каковы Некоторые Распространенные Генетические Заболевания У Детей?
Генетические нарушения могут повлиять на физическое и когнитивное развитие ребенка и могут привести к социальным и поведенческим проблемам. Однако ранняя диагностика и вмешательство могут помочь детям в их повседневной жизни и справиться с симптомами. Ознакомьтесь с инфографикой ниже, чтобы узнать о некоторых распространенных генетических нарушениях, наблюдаемых у детей.